RESULTADOS DE LA CIRUGÍA METABÓLICA
Considerando los evidentes beneficios de la reducción de peso per se mediante una menor lipotoxicidad y que ciertas técnicas quirúrgicas proporcionan cambios metabólicos que no se explican totalmente por sus efectos en el peso corporal (mecanismos independientes de la reducción de peso), el término “cirugía bariátrica/metabólica” ha alcanzado amplia aceptación. En 2014, el Primer Consenso de Cirugía Metabólica realizado en Chile definió de una manera pragmática este tipo de procedimientos como todas aquellas técnicas quirúrgicas realizadas en sujetos con IMC<35kg/m2 orientadas a lograr un mejor control de la diabetes tipo 2. En los últimos años ha sido posible el diseño de técnicas quirúrgicas orientadas a modificar cada uno de estos mecanismos en forma diferenciada. Numerosos grupos tanto en el extranjero como en nuestro país han realizado distintos tipos de procedimientos quirúrgicos y endoscópicos en sujetos con diabetes tipo 2 e IMC<35kg/m2 e incluso <30kg/m2, reportando una mejoría inicial en los parámetros de control metabólico.
Una revisión sobre distintas técnicas de cirugía metabólica para el tratamiento de la diabetes tipo 2 en individuos con IMC <35kg/m2 documentó resolución de la diabetes (definida como la no necesidad de medicamentos por al menos 6 meses) en el 89,1% de los pacientes con IMC entre 30 y 35kg/m2 y en el 81,8% de los pacientes con IMC ente 25 y 29,9kg/m2.
Luego de un año de seguimiento tras realizar una gastroenterostomía en Y-de-Roux en diabéticos tipo 2 e IMC<35kg/m2, se observó una disminución de la HbA1c de 8,02 a 5,59%, disminución de la glicemia en ayunas de 144 a 107mg/dL, disminución de la prevalencia de hígado graso de 74 a 23%, y disminución de la prevalencia de retinopatía diabética de 40 a 3%.
Un estudio prospectivo de bypass gástrico en diabéticos tipo 2 e IMC<35kg/m2 alcanzó tasas de remisión de la diabetes (definida como HbA1c <6,5% sin necesidad de fármacos hipoglicemiantes) en el 88% de los sujetos seguidos a 6 años.
En nuestra institución hemos realizado una experiencia inicial con el bypass duodenoyeyunal, técnica fundamentalmente metabólica, en pacientes diabéticos tipo 2 e IMC <30kg/m2. A los 18 meses de seguimiento se observó una reducción de la HbA1c de 8,3 a 6,7% y una reducción de la glicemia en ayunas de 163 a 131mg/dL con una menor necesidad de medicamentos.
El empleo de la cirugía metabólica en diabéticos con IMC <30kg/m2 ha generado controversia, y aún cuando sus resultados han sido alentadores, no está exenta de riesgos, aparentemente mayores a los observados en pacientes con IMC>35 y debe ser considerada aún como experimental.
Teóricamente, el resultado ideal de la cirugía bariátrica/metabólica sería la normalización del estado metabólico sin necesidad de fármacos en un individuo con una diabetes previamente mal controlada con la utilización de insulina. Aún cuando este resultado rara vez se logra con las técnicas actualmente disponibles, la mejoría del control metabólico y de la hiperglicemia con un menor requerimiento de medicamentos puede ser considerado como un éxito de la cirugía .
DISTINTOS ESCENARIOS DE RESOLUCIÓN DE LA DIABETES POST CIRUGÍA METABÓLICA
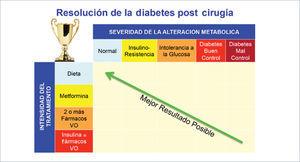
El mejor resultado posible que se muestra en el cuadrante considera a un paciente con una diabetes tipo 2 mal controlada y requirente de insulina que luego del procedimiento quirúrgico logra la normalización de su estado metabólico sin necesidad de fármacos. Esta es la situación ideal. R. Lahsen, 2013.
FUTURO DE LA CIRUGÍA METABÓLICA Y RECOMENDACIONES
Teniendo en cuenta que los alcances de la cirugía metabólica aún no han sido claramente establecidos, la Federación Internacional de Diabetes ha enunciado aspectos que requieren mayor investigación.
RESUMEN DE RECOMENDACIONES DE LA FEDERACIÓN INTERNACIONAL DE DIABETES
| RECOMENDACIONES DE MAYOR INVESTIGACIÓN EN CIRUGÍA BARIÁTRICA |
| Criterios mejores que el Índice de Masa Corporal (IMC) |
| Beneficios de la cirugía en diabetes e IMC<35 kg/m2 |
| Evolución del deterioro de la célula β |
| Evolución de las complicaciones crónicas de la diabetes |
| Duración del beneficio de la cirugía |
| Mecanismos y marcadores (fenotipo) asociados con éxito quirúrgico y recurrencia de la diabetes |
| Complicaciones a largo plazo de la cirugía |
| Nuevas técnicas y dispositivos, estudios aleatorizados |
| Tratamiento de la diabetes post cirugía bariátrica y metabólica |
-
La cirugía metabólica no cura la diabetes, pero ha demostrado ser superior al tratamiento médico cuando ambas terapias han sido comparadas.
-
El principal mecanismo de beneficio metabólico post cirugía es la reducción de peso. Mecanismos independientes de la reducción de peso, como el mayor efecto incretina y la modificación de enteropéptidos que intervienen en el apetito y la saciedad, parecen tener un rol secundario.
-
Existen predictores de éxito quirúrgico, que tienen relación con el tipo de técnica quirúrgica, la pérdida de peso lograda con la cirugía y la reserva beta-celular. El paciente que presentará mejor respuesta a la cirugía es aquel paciente obeso, con una diabetes de corta evolución, y que es sometido a una técnica malabsortiva. La gran mayoría de los individuos con diabetes tipo 2, sin embargo, no cumplen con estos criterios.
-
La tasa de mejoría de la diabetes post cirugía disminuye con los años de seguimiento.
-
Considerando todo lo anterior y sumado a que la diabetes es un continuo, el desafío para el equipo tratante es identificar la mejor herramienta médica y/o quirúrgica que produzca el beneficio metabólico deseado en un momento dado de la evolución de la enfermedad en el paciente y con una relación riesgo-beneficio favorable.
Nos parece interesante plantear la utilidad que pudieran tener intervenciones farmacológicas con el fin de predecir el resultado de la cirugía metabólica en términos del control de la diabetes. En un estudio experimental en ratas alimentadas con una dieta alta en grasas por 8 semanas, se les administró exendina-4 (agonista del receptor de GLP-1) durante cuatro días, realizándoles posteriormente un test de tolerancia a la glucosa. De acuerdo con la respuesta a exendina-4 en reducción de peso y de niveles de glucosa en la curva de tolerancia, las ratas fueron clasificadas como respondedoras y no respondedoras y les fue realizado un bypass gástrico. En 130 días post cirugía ambos grupos de ratas lograron reducir su ingesta y su peso, pero solamente las respondedoras mejoraron su glicemia en ayunas y su tolerancia a la glucosa. La respuesta a GLP-1 pudiera ser un predictor de mejoría de la diabetes post cirugía. En un estudio realizado en sujetos diabéticos tipo 2 requirentes de insulina la administración de agonistas del receptor de GLP-1 produjo una reducción de peso significativa, sin embargo la HbA1c disminuyó solamente en aquellos pacientes con autoanticuerpos negativos y péptido C mayor a 0,25nmol/L, mientras que esta disminución no se observó en aquellos con autoanticuerpos positivos y péptido C de 0,25nmol/L o menor. Si bien pudiera ser una conclusión apresurada, la respuesta glicémica a agonistas del receptor de GLP-1 pudiera predecir el comportamiento de la cirugía metabólica en humanos.
Finalmente, consideramos importante que el médico diabetólogo no solamente se interiorice de los aspectos teóricos relacionados con la cirugía metabólica, sino que también participe en conjunto con el cirujano en la selección del paciente adecuado para cirugía, la elección de la técnica quirúrgica y el momento oportuno para realizar el procedimiento, además de realizar el seguimiento a largo plazo del paciente post cirugía metabólica.
Revista Clinica Las Condes